Półpasiec – podstawowe informacje
11 grudnia 2023
Wstęp
Autor: dr n. med. Krzysztof Bigus
Podejrzenie choroby nowotworowej jest sytuacją stresową, pojawiającą się w życiu pacjenta nagle. Nie ma się więc co dziwić, że podejmowane wówczas działania cechują się nerwowością i strachem.
Chciałbym pomóc naszym czytelnikom w zachowaniu racjonalności w tych trudnych chwilach. W niniejszym artykule skoncentruję się na podejrzeniu raka płuca. Jak postępować, jakie badania wykonać? Na wstępie warto podkreślić, że podejrzenie nie oznacza rozpoznania i definitywnej diagnozy, dlatego tak ważne jest wykonanie właściwych badań, dających możliwość weryfikacji podejrzeń. Jest wiele schorzeń, dających podobne objawy do nowotworu płuca. Przykładami są: zapalenie płuc, gruźlica płuc, sarkoidoza czy inne rzadsze choroby. W przypadku wątpliwości przede wszystkim należy zwrócić się do swojego lekarza rodzinnego, aby podjął decyzję o konieczności pogłębienia diagnostyki i skierował do pulmonologa.
Objawy alarmowe
Warto pamiętać, że objawy takie jak nieplanowany (nieintencjonalny) spadek masy ciała, ból w klatce piersiowej, przewlekły kaszel czy krwioplucie, szczególnie u osób palących, powinny skłonić do natychmiastowej diagnostyki.
Diagnostyka obrazowa
Współcześnie podstawowym badaniem obrazowym jest tomografia komputerowa klatki piersiowej z kontrastem. Klasyczne zdjęcie RTG klatki piersiowej jest narzędziem zbyt mało szczegółowym i nie wychwytuje małych zmian lub zlokalizowanych na przykład za sercem. Rezonans magnetyczny nie jest natomiast badaniem przeznaczonym do obrazowania miąższu płucnego. W Polsce prowadzone są badania przesiewowe, dzięki którym w przypadku niepokojących objawów lub należenia do grupy wysokiego ryzyka lekarz rodziny czy też POZ może skierować na niskodawkowką tomografię komputerową klatki piersiowej w ramach screeningu raka płuca.
Jest diagnoza – co dalej?
Jeśli podejrzenia nowotworu potwierdzą się, dalsza diagnostyka odbywa się na oddziale chorób płuc. Proces ten powinien odbyć się szybko, ale pamiętajmy, że zajmuje on czas i w tym okresie nie powinniśmy się stresować każdym upływającym dniem. Warto podkreślić, że nowotwory rozwijają się na przestrzeni miesięcy, a czas poświęcony na dokładną diagnostykę i przygotowanie do leczenia jest kluczowy dla sukcesu terapii. Musimy poczekać na badania histopatologiczne, genetyczne, w niektórych przypadkach trzeba będzie powtórzyć niektóre procedury, żeby uzyskać więcej materiału do analizy lub by był on bardziej miarodajny.
Wsparcie psychologiczne – nie jesteś sam(a)
Już od tego momentu ważne jest wsparcie psychologiczne. Obecność osób bliskich, zagospodarowanie czasu oczekiwania, rozładowanie stresu są nie do przecenienia. Doświadczenie diagnostyki choroby zagrażającej życiu jest niezwykle trudne, niezależnie od ostatecznej diagnozy. W przypadku trudności emocjonalnych, warto skorzystać z pomocy psychologa.
Pobranie materiału do badania
Istnieje kilka metod pozyskiwania materiału do badań histopatologicznych: Biopsja skrawkowa gruboigłowa (cut needle biopsy – CNB). Zmiana zostanie nakłuta przez ścianę klatki piersiowej. Bolesność zabiegu wiąże się z wbiciem igły w klatkę piersiową. Miejsce to oczywiście jest wcześniej znieczulane. Powikłaniem może być odma opłucnowa czyli odklejenie się płuca od ściany klatki piersiowej. Gdy jest ona mała to ulega samoistnej resorpcji. Gdy jest duża to zakładany jest dren do klatki piersiowej, prowadzony jest drenaż i pod wpływem uzyskanego podciśnienia płuco ulega rozprężeniu.
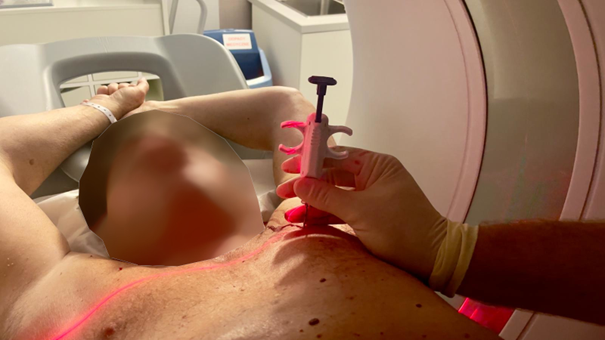
Fot. 1. Biopsja przezklatkowa, skrawkowa, gruboigłowa zmiany płucnej
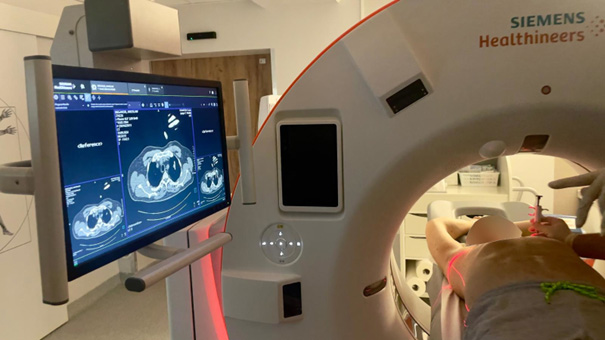
Fot. 2. Biopsja przezklatkowa, skrawkowa, gruboigłowa zmiany płucnej
Bronchofiberoskopia, tutaj zmiany zlokalizowane wewnątrzoskrzelowo zostaną pobrane szczypczykami. Niekiedy stosujemy bronchofiberoskop z głowicą USG. Zestaw taki umożliwia nam nakłucie zmian zewnątrzoskrzelowych czy węzłów chłonnych. Bronchoskopia nie jest badaniem bolesnym, ale może wiązać się z dyskomfortem związanym z podrażnieniem czy kaszlem. Przed badaniem podawane są leki uspokajające.
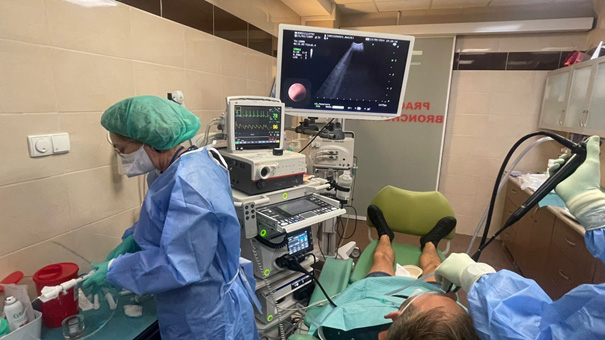
Fot. 3. Biopsja przezoskrzelowa węzła chłonnego w trakcie bronchofiberoskopii z głowicą USG
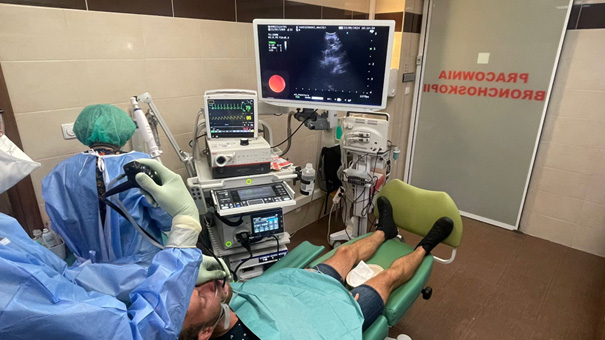
Fot. 4. Biopsja przezoskrzelowa węzła chłonnego w trakcie bronchofiberoskopii z głowicą USG
Proces diagnostyczny i wyniki badań
Materiał uzyskany w tych zabiegach przesyłany jest do pracowni histopatologicznej gdzie stawiane jest rozpoznanie. Proces ten zajmuje okres nawet do 10 dni. Próbki poddawane są wielu analizom, może zostać przeprowadzona diagnostyka uzupełniająca.
A co w przypadku, kiedy nie uzyskamy wyniku potwierdzającego nowotwór? Przyczyn takiej sytuacji może być wiele. Gdy niepewność rozpoznania jest znaczna powtarzamy zabieg. Niekiedy znajdujemy inną przyczynę obrazu naśladującego guz płuca i rozpoczynamy odpowiednie leczenie innej choroby. W niektórych przypadkach wskazana jest po prostu dalsza obserwacja danej zmiany. Nie jest to rozwiązanie złe, ponieważ dotyczy sytuacji wątpliwych i ogranicza niepotrzebne interwencje przy zachowaniu bezpieczeństwa i czujności onkologicznej.
Badania genetyczne i funkcjonalne
Po histopatologicznym rozpoznaniu guza płuca materiał przesyłany jest do badań genetycznych. Choć procedura ta wydłuża czas do postawienia ostatecznej diagnozy, jest niezbędna, ponieważ wykrycie niektórych mutacji, w tym PD-L1, może znacząco wpłynąć na wybór terapii oraz jej skuteczność. Znaczenie poszczególnych mutacji omówimy szczegółowo w kolejnym artykule z tej serii.
Jeśli planowany jest zabieg chirurgiczny, równocześnie wykonywane są badania mające określić wydolność oddechową. Spirometria oraz test 6 minutowego marszu są tutaj podstawą, mogą one być uzupełnione o szczegółowe badania określające przepływ gazów między pęcherzykami płucnymi a naczyniami krwionośnymi (TLCO) czy dokładną objętość płuc (pletyzmografia). Określana jest wydolność nerek i serca.
PET-CT
Badaniem zamykającym diagnostykę jest PET, czyli pozytonowa tomografia emisyjna. Umożliwia ona określenie czy w organizmie pacjenta są inne ogniska choroby - zmiany przerzutowe, nie wykryte we wcześniejszych badaniach.
Plan leczenia – onkolog lub torakochirurg
Po przejściu tych niezbędnych badań o kreślony jest rodzaj nowotworu uwzględniający ewentualne mutacje genetyczne. Dokładnie określony jest rozmiar i lokalizacja zmiany nowotworowej, z uwzględnieniem wykluczenia ewentualnych przerzutów. Zweryfikowana wydolność układu oddechowego oraz ocenione są także inne układy: funkcjonowanie serca, nerek czy wątroby.
Po zakończeniu procesu diagnostycznego zostaje wybrana optymalna metoda leczenia. Pacjent spod opieki pulmonologa przechodzi pod opiekę onkologa lub torakochirurga. Z każdym rokiem dzięki lawinowo wprowadzanym nowym innowacyjnym metodom terapii szanse na wyleczenie rosną.
